Distúrbios de Condução no Infarto Agudo do Miocárdio

Os distúrbios de condução no infarto agudo do miocárdio (IAM) representam mais do que complicações elétricas transitórias. Eles são, frequentemente, marcadores anatômicos do território acometido, da extensão da área em risco e, em determinados contextos, do prognóstico. A interpretação correta desses distúrbios exige integração entre anatomia coronária, irrigação do sistema de condução e eletrofisiologia clínica.
Na era da angioplastia primária, a incidência de bloqueios avançados diminuiu, mas seu significado prognóstico permanece relevante. Entender onde o bloqueio ocorre — supra ou infra-His — é fundamental para antecipar evolução clínica.
Irrigação do Sistema de Condução
A distribuição vascular do sistema de condução explica grande parte dos padrões observados no IAM.
- Nó sinoatrial (NSA): irrigado pela artéria coronária direita (ACD) em aproximadamente dois terços dos indivíduos e pela artéria circunflexa (CX) no restante.
- Nó atrioventricular (NAV): irrigado, na maioria dos casos, pela ACD através do ramo nodal AV; em circulação dominante esquerda, pela CX.
- Feixe de His e ramos proximais: irrigação dupla, com contribuição do ramo nodal AV (porção proximal) e dos ramos septais da artéria descendente anterior (DA).
- Ramo direito e fascículo anterossuperior esquerdo: dependem predominantemente dos ramos septais da DA.
- Fascículo posteroinferior esquerdo: irrigação mais robusta e frequentemente dupla (DA e ACD), o que explica sua menor vulnerabilidade.
Essa organização anatômica estabelece uma relação direta entre território infartado e tipo de bloqueio observado.
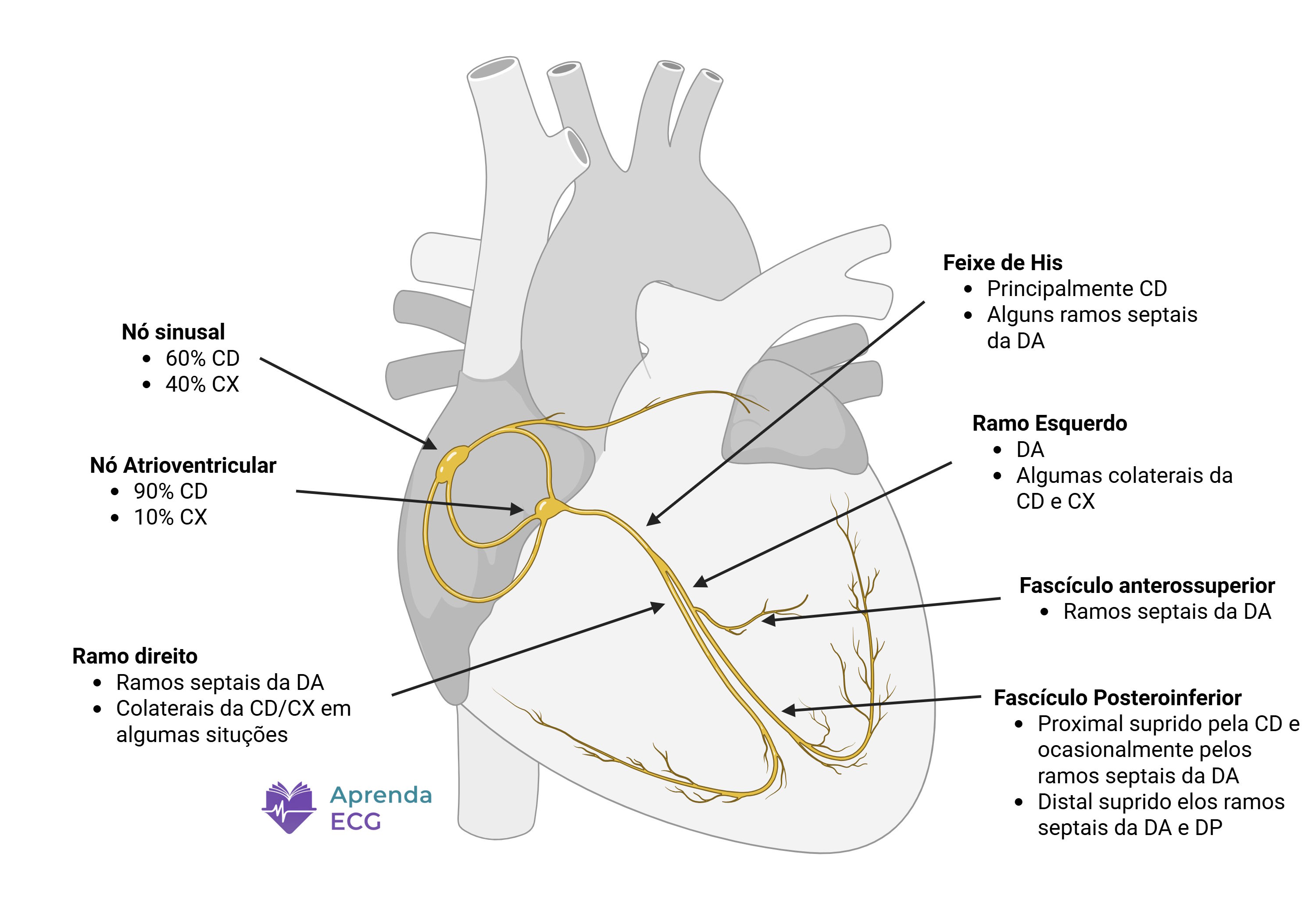
Vascularização do sistema de condução
IAM Inferior e Distúrbios Supra-Hisianos
O IAM inferior está classicamente associado a bradiarritmias e bloqueios atrioventriculares (BAV) de localização supra-Hisiana.
Dois mecanismos principais estão envolvidos:
- Isquemia do NAV, decorrente de oclusão da ACD proximal ao ramo nodal.
- Hipertonia vagal (reflexo de Bezold-Jarisch), especialmente nas primeiras horas do evento.
Manifestações típicas
- Bradicardia sinusal
- BAV de primeiro grau
- BAV de segundo grau tipo Mobitz I (Wenckebach)
- BAV total com QRS estreito e ritmo de escape juncional
O padrão eletrocardiográfico costuma evoluir de forma progressiva (PR prolongado → Wenckebach → BAV total), com complexos QRS estreitos, sugerindo bloqueio nodal.
Na era pré-reperfusão, bloqueios AV avançados no IAM inferior podiam ocorrer em até 15–20% dos casos. Estudos contemporâneos mostram incidência significativamente menor após ICP primária, geralmente inferior a 3%.
Implicações prognósticas
No IAM inferior, o BAV avançado costuma ser transitório e reverte com reperfusão. A necessidade de marcapasso temporário está restrita a casos com instabilidade hemodinâmica ou ritmo de escape inadequado.
O prognóstico, quando o bloqueio é nodal e com QRS estreito, é geralmente favorável e reflete mais a ativação vagal ou isquemia transitória do NAV do que necrose extensa do sistema His-Purkinje.
IAM Anterior e Distúrbios Infra-Hisianos
O cenário muda completamente no IAM anterior, especialmente quando há oclusão proximal da DA antes da origem do primeiro ramo septal.
Nesse contexto, ocorre comprometimento direto do sistema His-Purkinje.
Manifestações típicas
- Bloqueio de ramo direito (BRD) novo
- Bloqueio divisional anterossuperior (BDAS)
- Bloqueio bifascicular (BRD + BDAS)
- BAV avançado com QRS largo e ritmo de escape ventricular
Ao contrário do IAM inferior, o BAV no IAM anterior costuma surgir de forma súbita, sem progressão gradual do PR, e com QRS alargado, sugerindo bloqueio infra-Hisiano.
Esse padrão reflete necrose extensa do septo interventricular e está associado a maior disfunção ventricular esquerda.
Significado anatômico
O BRD novo no contexto de dor torácica é altamente sugestivo de oclusão proximal da DA, pois o ramo direito depende diretamente dos ramos septais.
Quando associado ao BDAS, o padrão indica acometimento extenso do septo. Essa combinação funciona, na prática, como marcador elétrico de oclusão proximal.
Prognóstico
Diferentemente do bloqueio nodal do IAM inferior, o bloqueio infra-Hisiano no IAM anterior associa-se a:
- Maior área de necrose
- Maior incidência de choque cardiogênico
- Maior mortalidade intra-hospitalar
- Maior probabilidade de necessidade de marcapasso definitivo
Aqui, o bloqueio não é apenas epifenômeno elétrico: é marcador de infarto extenso.
Bloqueio de Ramo Esquerdo no Contexto do IAM
O bloqueio de ramo esquerdo (BRE) historicamente foi considerado equivalente de IAM com supradesnivelamento do segmento ST quando novo ou presumivelmente novo.
Entretanto, evidências contemporâneas demonstram que a cronologia isolada do BRE tem baixo valor diagnóstico. A distinção entre BRE novo e antigo apresenta baixa razão de verossimilhança e não altera significativamente a probabilidade pós-teste de oclusão coronária.
Por outro lado, critérios eletrocardiográficos específicos de isquemia no BRE — como os critérios de Sgarbossa modificados — apresentam desempenho diagnóstico substancialmente superior e devem guiar a decisão clínica.
Do ponto de vista anatômico, o BRE novo no IAM sugere doença multiarterial ou comprometimento extenso do septo, já que o ramo esquerdo possui irrigação relativamente protegida e extensa.
Incidência e Impacto na Era da ICP Primária
Com a ampla adoção da angioplastia primária, a incidência de BAV avançado diminuiu significativamente em comparação com as décadas de 1960–1980.
Apesar disso, quando presentes, os distúrbios de condução continuam associados a pior prognóstico, principalmente nos seguintes cenários:
- IAM anterior com bloqueio infra-Hisiano
- BRE associado a sinais isquêmicos
- Bloqueio bifascicular em infarto extenso
Importante destacar que, no IAM inferior, a presença de BAV avançado nem sempre se traduz em pior mortalidade após ajuste multivariado, diferentemente do IAM anterior.
Assim, o significado prognóstico depende mais do território do que do bloqueio em si.
Quer aprofundar sua interpretação de ECG?
Se interpretar eletrocardiogramas com segurança ainda é algo que te dá insegurança no plantão, no pronto-socorro ou na rotina cardiológica, o Curso Mestre do ECG foi desenvolvido exatamente para resolver isso.
👉 Conheça o Curso Mestre do ECG — método estruturado para dominar a interpretação de ECG do básico ao avançado.
🎯 O que você aprende
O Mestre do ECG é um curso online completo, pensado para médicos e profissionais da saúde, que integra:
- Fundamentos sólidos do ECG, com lógica clara de análise
- Interpretação integrada, onda a onda, com correlação clínica
- Prática com ECGs reais, simulando situações de plantão
- Revisões sequenciais e consolidação do método
- Quiz e exercícios interativos para fixação real
- Acesso à IA Mestre do ECG, treinada com o conteúdo do curso para auxiliar na revisão e esclarecimento de dúvidas clínicas
- Mais de 20 módulos didáticos, do básico ao avançado
O curso é dividido em níveis progressivos que te levam da compreensão do traçado até a leitura segura em cenários clínicos complexos, incluindo ritmo, distúrbios de condução, infarto, arritmias e alterações eletrolíticas — com foco especial em interpretação clínica aplicada, não apenas memorização.
📍 Acesse agora: mestredoecg.com.br
Integração Clínica: O Que o Bloqueio Nos Diz?
De forma prática:
- IAM inferior + BAV com QRS estreito: provável bloqueio nodal, geralmente reversível.
- IAM anterior + BRD/BDAS: oclusão proximal da DA até prova em contrário.
- IAM anterior + BAV com QRS largo: necrose septal extensa, alto risco.
- BRE + critérios isquêmicos específicos: considerar oclusão ativa.
Conclusão
Os distúrbios de condução no IAM devem ser interpretados como marcadores anatômicos e prognósticos, e não apenas como complicações elétricas.
O IAM inferior tende a produzir bloqueios supra-Hisianos, geralmente transitórios e de melhor prognóstico. O IAM anterior, especialmente por oclusão proximal da DA, compromete o sistema His-Purkinje e associa-se a bloqueios infra-Hisianos, maior extensão de necrose e pior evolução clínica.
Referências
- 1. Nikus K, Birnbaum Y, Fiol-Sala M, Rankinen J, Bayés de Luna A. Conduction Disorders in the Setting of Acute STEMI. Curr Cardiol Rev. 2021;17:41-49.
- 2. Ibanez B, James S, Agewall S, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation. Eur Heart J. 2018;39(2):119-177. doi:10.1093/eurheartj/ehx393.
- 3. Kosmidou I, Redfors B, Dordi R, et al. Incidence, Predictors, and Outcomes of High-Grade Atrioventricular Block in Patients With ST-Segment Elevation Myocardial Infarction Undergoing Primary Percutaneous Coronary Intervention (from the HORIZONS-AMI Trial). Am J Cardiol. 2017;119(9):1295-1301. doi:10.1016/j.amjcard.2017.01.019.
- 4. Kim KH, Jeong MH, Ahn Y, et al. Differential Clinical Implications of High-Degree Atrioventricular Block Complicating ST-Segment Elevation Myocardial Infarction according to the Location of Infarction in the Era of Primary Percutaneous Coronary Intervention. Korean Circ J. 2016;46(3):315-323. doi:10.4070/kcj.2016.46.3.315.
- 5. de Alencar JN, Lima GWF, Geraldo HAS, et al. Accuracy of Left Bundle Branch Block Chronology and Electrocardiography Criteria for Acute Myocardial Infarction Diagnosis: A Systematic Review and Meta-analysis. Arq Bras Cardiol. 2025;122(10):e20250109. doi:10.36660/abc.20250109.
- 6. Bayés de Luna A, Fiol-Sala M. Conduction disturbances in acute myocardial infarction. In: The ECG in ischemic heart disease. Blackwell Futura; 2008.

Dr. Matheus Kiszka Scheffer
Especialista em ECG
Médico Cardiologista e Arritmologista, com formação e atuação no Instituto Dante Pazzanese de Cardiologia. Autor e editor dos livros Eletrocardiograma de A a Z e Eletrocardiograma na Síndrome Coronária Aguda, dedica-se ao ensino estruturado e baseado em evidências do ECG. É fundador do Aprenda ECG e criador do curso Mestre do ECG, projetos voltados à formação prática e aprofundada na interpretação eletrocardiográfica.
Artigos Relacionados

Segmento ST
O segmento ST é uma das regiões mais analisadas do eletrocardiograma (ECG) na prática clínica. Sua interpretação correta exige compreensão conceitual,...

Conduta da Fibrilação Atrial Pré-Excitada: decisão rápida na emergência
A fibrilação atrial pré-excitada é uma das situações mais perigosas da eletrocardiografia na sala de emergência. Trata-se de uma taquicardia irregular...

O Sinal do Homem Morto no ECG: uma curiosidade visual no IAM inferior
O Sinal do Homem Morto (Dead Man Sign) no ECG é uma curiosidade eletrocardiográfica descrita em casos de infarto agudo do miocárdio (IAM) inferior, em...

5 Padrões de Alto Risco no ECG que o Plantonista Não Pode Deixar Passar
Na rotina do pronto-socorro, a maioria dos eletrocardiogramas é tranquilizadora. Alguns, no entanto, não permitem hesitação. São padrões que o planton...