Desmistificando o ECG no diagnóstico de TEP

Talvez você já tenha escutado que há sinais inequívocos de Tromboembolismo Pulmonar (TEP) no ECG, como o sinal de McGinn-White, também conhecido como padrão S1Q3T3, um achado específico e, portanto, supostamente determinante no diagnóstico da doença.
Mas será mesmo que o ECG em geral e o sinal de McGinn-White em particular são tão poderosos assim para diagnosticar essa doença? Quais são os outros sinais eletrocardiográficos clássicos de TEP? O quanto o ECG deve influenciar nossa suspeição clínica para essa enfermidade potencialmente letal?
Quais são os sinais eletrocardiográficos clássicos do TEP?
Embora o ECG seja amplamente utilizado na triagem inicial de pacientes com suspeita de TEP, sua acurácia diagnóstica é limitada. Entre os achados mais tradicionalmente ensinados, estão:
- Taquicardia (FC > 100 bpm)
- Ondas T negativas ou achatadas em pelo menos duas derivações inferiores
- R > S em V1
- Supra de ST > 1 mm em D3
- Padrão S1Q3T3 (onda S em D1, onda Q e T negativa em D3), contendo ou não onda Q proeminente (≥ 1,5 mm)
- Bloqueio de ramo direito (completo ou incompleto)
- Desvio do eixo cardíaco para a direita (> 90°)
- Padrão de strain do ventrículo direito (inversão ou achatamento de T + infra-ST ≥ 0,5 mm em pelo menos duas derivações inferiores e duas derivações anteriores de V1 a V3)
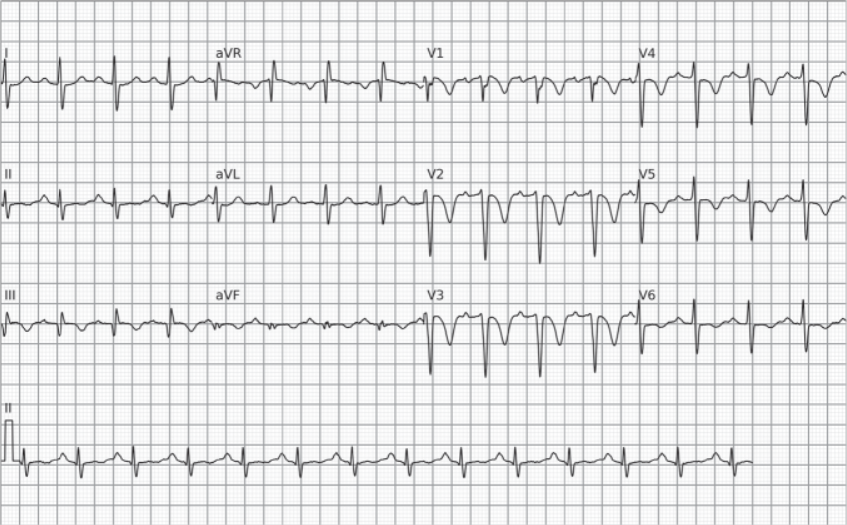
Esses sinais realmente ajudam no diagnóstico?
Um novo estudo de Smaniotto, José Alencar e colaboradores avaliou 273 pacientes com suspeita de TEP em um hospital terciário (Instituto Dante Pazzanese de Cardiologia), comparando achados do ECG com o diagnóstico confirmado por angiotomografia pulmonar (CTPA). A análise demonstrou que:
- Apenas a taquicardia (OR 1,93) e a inversão de ondas T em pelo menos duas derivações inferiores (OR 1,82) foram independentemente associadas ao diagnóstico de TEP.
- Apesar de moderada especificidade (85,9%), o clássico padrão S1Q3T3 obteve uma razão de verossimilhança positiva (LR+) de apenas 2,07; o que indica utilidade clínica marginal.
- O padrão de strain do ventrículo direito, com inversão ou achatamento de ondas T em ao menos 2 derivações anteriores e 2 inferiores, teve uma LR+ de 4,75; sendo o mais significativo entre os critérios avaliados – ainda assim, com valor diagnóstico limitado.

O que isso significa na prática?
Mesmo os achados “clássicos” de ECG não devem ser usados isoladamente para confirmar ou excluir TEP. No melhor cenário, eles aumentam de forma modesta a probabilidade diagnóstica.
Imagine, por exemplo, um paciente idoso do sexo masculino, com histórico de hipertensão e dislipidemia, que chega ao pronto-socorro com dor torácica, dispneia, hemoptise e uma frequência cardíaca de 95 bpm. Numa avaliação clínica inicial, pelo escore de Wells, tal paciente teria um escore de 1,5 pontos devido à hemoptise e, consequentemente, probabilidade pré-teste de aproximadamente 1,3% para TEP. Ao ECG, tem-se apenas o clássico padrão S1Q3T3 (LR+ = 2,07) como alteração eletrocardiográfica notável para TEP. Dessa forma, a probabilidade pós-teste para essa enfermidade após realizado o ECG aumentaria para apenas 2,7%; conforme o nomograma de Fagan abaixo (gerado no site https://ferramentasmbe.netlify.app/):
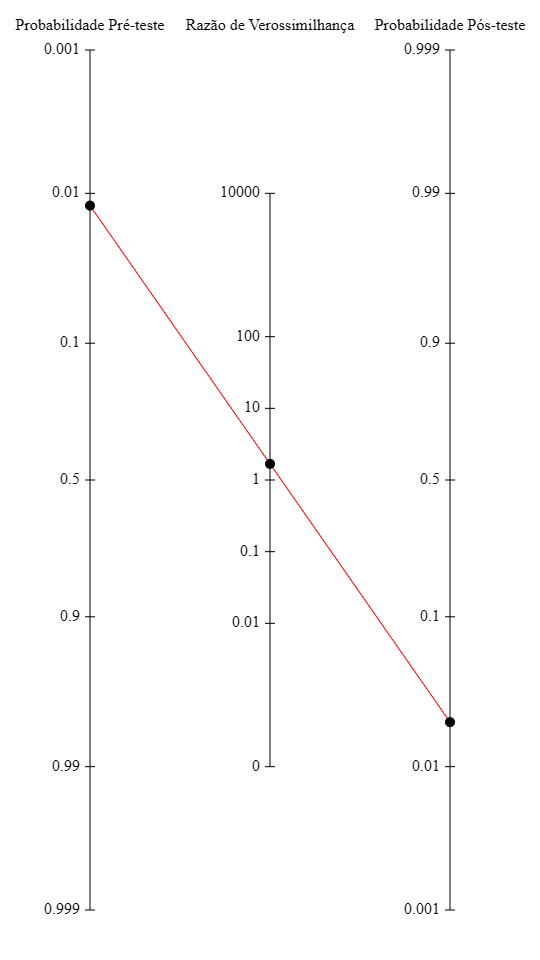
Isso mostra a baixa relevância clínica de um dos sinais eletrocardiográficos classicamente mais associados ao tromboembolismo pulmonar, pelo menos em graduações e provas de residência médica.
Então o ECG não serve para nada no TEP?
Não é bem assim. Embora tenha baixa acurácia diagnóstica, o ECG pode ter valor prognóstico. Estudos mostram que certos achados, como bloqueio de ramo direito completo ou padrão de strain, estão associados a pior evolução clínica e disfunção do ventrículo direito — mas não devem ser utilizados como ferramenta isolada de triagem diagnóstica.
Conclusão
O ECG continua sendo um exame de baixo custo, disponível e útil no contexto de emergência, mas não deve ser superestimado no diagnóstico de TEP. Os sinais eletrocardiográficos clássicos têm utilidade marginal na investigação desta doença. A abordagem diagnóstica deve integrar avaliação clínica estruturada (como o escore de Wells), marcadores laboratoriais (como o D-dímero) e exames de imagem, sendo a angiotomografia o padrão-ouro para confirmação.
Referências
- Smaniotto MF, Alencar E Silva GPS, Heringer J de N, Almeida MT de C, Scheffer MK, Felicioni SP, et al. Classical ECG findings in pulmonary embolism have minimal diagnostic accuracy: A cross-sectional study. J Investig Med Off Publ Am Fed Clin Res. 30 de junho de 2025;10815589251357621.
- McGINN S, WHITE PD. ACUTE COR PULMONALE RESULTING FROM PULMONARY EMBOLISM: ITS CLINICAL RECOGNITION. J Am Med Assoc. 27 de abril de 1935;104(17):1473–80.
- Scheffer MK, De Marchi MFN, de Alencar Neto JN, Felicioni SP. Eletrocardiograma de A a Z. São Paulo: Manole, 2024.

Daniel Teixeira de Campos e Barreiro
Especialista em ECG
Estudante de Medicina na FAMEMA. Profundamente interessado em educação, medicina baseada em evidências e eletrocardiografia. Ex-presidente da Liga Acadêmica de Clínica Médica da FAMEMA.
Artigos Relacionados

Distúrbios de Condução no Infarto Agudo do Miocárdio
Os distúrbios de condução no infarto agudo do miocárdio (IAM) representam mais do que complicações elétricas transitórias. Eles são, frequentemente, m...

Segmento ST
O segmento ST é uma das regiões mais analisadas do eletrocardiograma (ECG) na prática clínica. Sua interpretação correta exige compreensão conceitual,...

Conduta da Fibrilação Atrial Pré-Excitada: decisão rápida na emergência
A fibrilação atrial pré-excitada é uma das situações mais perigosas da eletrocardiografia na sala de emergência. Trata-se de uma taquicardia irregular...

O Sinal do Homem Morto no ECG: uma curiosidade visual no IAM inferior
O Sinal do Homem Morto (Dead Man Sign) no ECG é uma curiosidade eletrocardiográfica descrita em casos de infarto agudo do miocárdio (IAM) inferior, em...